¿Qué es la periodoncia?
La periodoncia es la especialidad de la odontología que se dedica prevenir, diagnosticar y tratar las enfermedades que afectan a los tejidos que dan estabilidad al diente. Estos tejidos son la encía, el ligamento periodontal, el cemento radicular y el hueso alveolar.
Encia
- Son un tejido que se encuentra en el interior de la boca y que cubre los huesos maxilares.
- Su función es proteger y ayudar a sostener a los dientes en la boca.
- Si están sanas se caracterizan por tener un color rosáceo y una textura llamada “en piel de naranja”.
- No sangran espontáneamente o al cepillarnos si gozan de buena salud.
Ligamento periodontal
- Son una serie de fibras colágenas muy vascularizadas que unen el diente al hueso alveolar.
- Permite que el diente resista las fuerzas masticatorias y oclusales.
- Transmite las fuerzas oclusales al hueso alveolar.
- Proporciona sensibilidad al diente.
- Suministra nutrientes al hueso alveolar, al cemento radicular y a la encía.
- Interviene en la formación y remodelación del hueso alveolar y el cemento radicular.
Hueso alveolar
- Forma los alvéolos o cuencas donde se encuentran y se mantienen las raíces del diente.
- Es un hueso muy fino y poroso que permite el paso de vasos sanguíneos, fibras nerviosas y vasos linfáticos del diente al hueso maxilar y viceversa.
- Cuando la periodontitis afecta a la boca, el hueso alveolar desaparece rápidamente.
Cemento radicular
- Es un tejido óseo especial que rodea toda la superficie de las raíces de los dientes.
- Permite fijar el diente al hueso alveolar mediante el ligamento periodontal.
- Es un tejido de dureza similar al hueso alveolar.
- Su color es blanco, pero sin el brillo característico del esmalte.

¿Quieres comprobar cómo financiar es muy fácil?
Contacta con nosotros sin ningún compromiso
¿Cuáles son las principales enfermedades que afectan a las encías?
Gingivitis
La gingivitis es la inflamación de las encías, normalmente causada por un mal cepillado de los dientes.
La gingivitis o inflamación de las encías es una inflamación reversible. Si se trata correctamente y se corrige la higiene oral, el daño que haya podido producir es totalmente reversible y pudiendo volver las encías a su estado de salud normal.
Esto ocurre porque la inflamación de la encía no afecta ni al ligamento periodontal ni al hueso alveolar, pero si la gingivitis no es tratada, puede llegar a transformarse en periodontitis, y provocar daños irreversibles en los dientes y en el hueso alveolar que sostiene al diente.
¿Cómo sé que tengo gingivitis?
Los signos y síntomas que aparecen normalmente cuando las encías presentan gingivitis son:
- Encías que sangran cuando se cepillan.
- Encías rojas, inflamadas y que duelen cuando se tocan.
- Mal aliento.
- Mal sabor de boca.
¿Cómo se trata la gingivitis?
Para poder eliminar la gingivitis es primordial realizar:
- Limpiezas dentales profesionales que eliminen completamente la placa bacteriana que produce la gingivitis.
- Uso de colutorios destinados a la eliminación química de las bacterias que producen la gingivitis.


¿Cómo se previene la gingivitis?
En la prevención de la gingivitis es fundamental la correcta eliminación de la placa bacteriana. Las pautas que deben seguirse para prevenir la gingivitis son:
- Un buen cepillado y uso de hilo o cinta dental, que elimine la placa bacteriana y los restos de alimentos.
- Una dieta equilibrada que aporte los nutrientes necesarios para la salud de nuestras encías.
- Evitar fumar, ya que el tabaco produce una vasoconstricción de los vasos sanguíneos que nutren a las encías y éstas tienen menos recursos para defenderse ante los ataques de las bacterias de la placa bacteriana.
- Revisiones regulares con su dentista de confianza.

¿Quieres comprobar cómo financiar es muy fácil?
Contacta con nosotros sin ningún compromiso
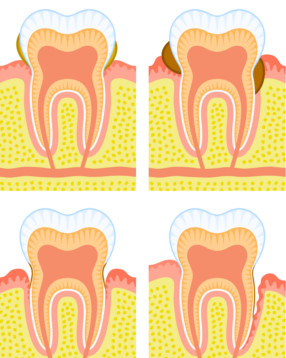
Periodontitis
La periodontitis, o popularmente conocida como piorrea, es una enfermedad bacteriana que normalmente se inicia con una gingivitis que no se trata correctamente. La periodontitis es una enfermedad irreversible ya que produce daños en los tejidos de la boca que nunca podrán volver a su estado original. A partir de esa situación de inflamación de las encías se puede producir:
¿Cómo sé que tengo periodontitis?
Cuando la periodontitis aparece en la boca, los signos y síntomas que se presentan son:
- Sangrado espontáneo de las encías.
- Dolor e hinchazón de las encías.
- Retracción de las encías y formación de bolsas periodontales.
- Mal aliento persistente.
- Movilidad de los dientes, incluso aumenta la separación entre los dientes.
En la consulta dental, el periodoncista (odontólogo especialista de las encías) examina la boca, las encías y los dientes, comprobando que los dientes presentan movilidad y que las encías se han retraído y formado bolsas periodontales, donde se acumulan las bacterias que causan la periodontitis.
¿Cómo se trata la periodontitis?
El tratamiento de la periodontitis consiste en eliminar las bacterias periodontales para que la enfermedad no siga su curso y se acaben perdiendo todos los dientes.
Los pasos a seguir durante el tratamiento de la periodontitis son los siguientes:
- Prescripción de antibióticos y colutorios que disminuyan el número de bacterias de la placa.
- Eliminación mecánica por el periodoncista del sarro y placa bacteriana, mediante los curetajes o raspados de las superficies radiculares de los dientes.
- Eliminación mediante cirugía periodontal (gingivectomías y regeneraciones tisulares) en casos donde el nivel de las bolsas es muy profundo.
- Enseñanza de una correcta higiene oral.
- Revisiones con el periodoncista cada 3 a 6 meses hasta que la enfermedad esté controlada.

¿Cómo se previene la periodontitis?
Como en la gingivitis, la periodontitis para poder prevenirla es muy importante tener una correcta higiene oral.
Las pautas que se deben seguir para prevenir la periodontitis son:
- Correcto cepillado y uso de hilo dental.
- Uso de colutorios que disminuyan el número de bacterias que causan la periodontitis.
- Evitar fumar, pues los compuestos del tabaco hacen que las encías no puedan defenderse adecuadamente de los ataques de las bacterias periodontales.
- Dietas equilibradas que aporten las vitaminas necesarias para una correcta salud gingival.
- Revisiones periódicas con su dentista.
Tratamientos periodontales
Curetajes periodontales
¿Qué son los curetajes periodontales o raspados?
El curetaje periodontal o también conocido como raspados es el tratamiento que realiza el periodoncista cuando existe una inflamación gingival como causa de la gingivitis o periodontitis.
Su finalidad es eliminar la placa bacteriana o sarro que se acumula por debajo de las encías y que produce enfermedad periodontal (gingivitis o periodontitis). Si estas bacterias no se eliminan, se van creando las bolsas periodontales, sacos donde se acumulan las bacterias periodontales, dañando el hueso alveolar que soporta el diente y produciendo la temida movilidad y posterior perdida de dientes.
Los instrumentos utilizados para eliminar el sarro que se encuentra debajo de las encías se llaman curetas periodontales. Con las curetas peridodontales se consigue acceder a la superficie del diente que está por debajo de la encías y poder ir raspando y alisando las raíces de los dientes, eliminando el sarro y la placa bacteriana que están adheridas a estas superficies dentales.
¿Por qué son necesarios los curetajes periodontales?
Cuando el periodoncista realiza un curetaje periodontal está eliminando el sarro y la placa bacteriana que se encuentra debajo de las encías. Las bacterias que se encuentran en esta superficie del diente, son las culpables de que se produzca la inflamación gingival y se formen las bolsas periodontales.
Si eliminamos estas bacterias, la enfermedad periodontal no podrá seguir destruyendo los tejidos como el hueso alveolar o los ligamentos periodontales y así evitamos que se puedan perder más dientes.
¿Qué beneficios tiene la boca cuando se realiza un curetaje periodontal?
Cuando se elimina el sarro y la placa bacteriana mediante un curetaje o raspado periodontal los cambios que se producen en nuestra bocas son los siguientes:
- Disminución o desaparición de la inflamación periodontal.
- Desparece el sangrado de encías.
- Las bolsas periodontales reducen su tamaño o, incluso, pueden ser eliminadas por completo.
- Los dientes con poca movilidad pueden fijarse más al hueso alveolar.
- Desparece el mal aliento de boca.
Por lo tanto, los curetajes o raspados periodontales evitan el progreso de la enfermedad periodontal, gingivitis o periodontitis, y previene que se produzcan más daños irreversibles en los tejidos que rodean al diente.
Tras un tratamiento periodontal mediante curetajes o raspados, puede aumentar la sensibilidad dental a los cambios de temperatura y producirse algo de sangrado en las encías.
Son consecuencias pasajeras que desaparecen al cabo de unos días con los cuidados que le proporcione su odontólogo.
En el caso de que la bolsa periodontal que se ha formado no resulte inaccesible a la hora de realizar el curetaje, cabe la posibilidad de realizar una cirugía periodontal bajo anestesia.
Como en la mayoría de los problemas de salud dental, la necesidad de realizar un curetaje se podría evitar con una buena higiene bucal y revisiones periódicas a su odontólogo de confianza.

¿Quieres comprobar cómo financiar es muy fácil?
Contacta con nosotros sin ningún compromiso
Gingivectomías
¿Qué son las gingivectomías?
La gingivectomía es un procedimiento quirúrgico mediante el cual se elimina el tejido de encía enfermo.
Su objetivo es eliminar las bolsas periodontales que se forman en la enfermedad periodontal y que no permiten la eliminación de la placa bacteriana que se acumula en su interior, lo que facilita el acumulo de bacterias que destruyen aún más el hueso alveolar, comprometiendo la estabilidad de los dientes.
Mediante la gingivectomía se eliminan este tejido gingival sobrante, pudiendo hacer más accesible la higiene dental en aquellos puntos conflictivos de la boca, y así podemos controlar mucho mejor la enfermedad periodontal.
¿En que casos se utiliza la gingivectomía?
La gingivectomía está indicada en:
- Eliminación de bolsas periodontales de más de 4 mm de profundidad.
- Crecimiento desmesurado de la encía debido a la ingesta de medicamentos, lo que se conoce como hiperplasia gingival.
- Cuando una caries se extiende por debajo de la encía, se necesita realizar una gingivectomía para poder restaurar el diente afectado.
- Por motivos estéticos, cuando existe sonrisa gingival.
¿Qué complicaciones tiene la gingivectomía?
La gingivectomía es una técnica quirúrgica muy sencilla, por lo que las complicaciones son mínimas. La encía se recupera con facilidad y en unas tres semanas se consigue una encía con un aspecto sano y saludable. Las principales complicaciones que podemos encontrarnos después de haber realizado una gingivectomía serían:
- Dolor en las encías en las primeras 48 horas, que puede ser perfectamente controlable mediante antiinflamatorios y analgésicos.
- Leve sangrado de las encías durante los dos primeros días, que desaparece a medida que el proceso de cicatrización se consolida.
Por lo tanto, la gingivectomía es un procedimiento sencillo que nos ayuda a controlar las bacterias que se encuentran en las bolsas periodontales profundas, ya que permite reducirlas y hacer accesibles a la higiene dental las zonas de los dientes que más problemas nos pueden causar.

¿Quieres comprobar cómo financiar es muy fácil?
Contacta con nosotros sin ningún compromiso
Recesiones gingivales
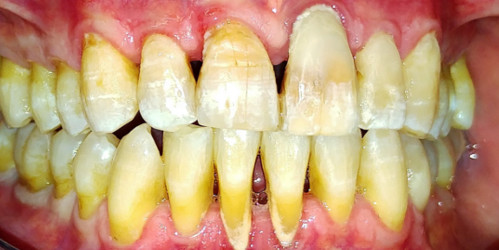
¿Qué son las recesiones gingivales?
Las recesiones gingivales se producen cuando la encía que rodea el diente se encuentra desplazada hacia la raíz del diente, dejando el diente afectado más descubierto y desprotegido. El diente que padece una recesión gingival es un diente que visualmente se ve más largo, ya que la encía está situada más cerca del extremo apical de la raíz, dejando más descubierta la corona del diente afectado.
¿Por qué ocurren las recesiones gingivales?
Las causas más comunes que provocan recesiones gingivales son:
- Cepillado incorrecto que produce una abrasión del tejido gingival, úlceras y recesión gingival. Es muy importante utilizar una técnica adecuada de cepillado que nos prevengan de causar estas lesiones.
- Por acumulo de placa bacteriana que irrita al tejido gingival y provoca que éste se retraiga.
- Bruxismo o trauma oclusal.
Para realizar un correcto tratamiento de las recesiones gingivales, el odontólogo deberá primero que averiguar la causa que ha provocado la recesión para que no se vuelva a producir.
¿Qué provocan las recesiones gingivales?
Las recesiones gingivales principalmente provocan:
- Problemas estéticos, ya que los dientes parecen mucho más grandes.
- Inflamación de encía, ya que las recesiones no permiten mantener un buen control de la placa bacteriana.
- Caries.
- Sensibilidad a los cambios de temperatura al tomar alimentos.
¿Cuál es el tratamiento de las recesiones gingivales?
Para realizar un correcto tratamiento de las recesiones gingivales, el periodoncista, lo primero que debe hacer es diagnosticar correctamente la causa que ha provocado dicha recesión y tratar esta causa.
Una vez hayamos eliminado o minimizado la causa que ha provocado la recesión gingival, podemos empezar a actuar sobre la recesión, para que las encías vuelvan a tener un aspecto saludable.
Los tratamientos de las recesiones gingivales son tratamientos quirúrgicos por los cuales el periodoncista corrige la recesión gingival mediante injertos de encías, normalmente del propio paciente.
¿En qué consiste la técnica del injerto de encía libre?
La principal técnica quirúrgica utilizada en las recesiones gingivales es el injerto de encía libre.
Los pasos que normalmente se siguen en la técnica del injerto de encía libres son:
- Preparación de la zona receptora del injerto.
- Obtención de encía de la zona del paladar o de la zona posterior de los terceros molares.
- Colocación y sutura del injerto sobre la zona receptora.
- Cuidados post-operatorios según las indicaciones de su periodoncista.
Con esta técnica quirúrgica conseguimos disminuir el tamaño de la recesión, pero lo más importante es que se consigue crear un nuevo tejido de encía más adherido al diente y que permite mantener mucho mejor la salud periodontal de los dientes.

¿Quieres comprobar cómo financiar es muy fácil?
Contacta con nosotros sin ningún compromiso
Periimplantitis
¿Qué es la periimplantitis?
La periimplantitis es una inflamación de los tejidos gingivales que rodean a un implante dental,o tejidos periimplantarios, y que si no es tratada adecuadamente puede llegar a provocar la pérdida ósea que soporta al implante y dar lugar a la pérdida de dicho implante.
La periimplantitis es la causa más común que provoca la pérdida de los implantes dentales. Se estima que 1 de cada 4 personas portadoras de implantes dentales pueden sufrir periimplantitis.
La periimplantitis pone en riesgo la supervivencia de los implantes dentales. La aparición de la periimplantitis aparece principalmente a partir de los 5 a los 7 años de tener los implantes en función, pudiendo afectar hasta a un 80% de los pacientes y un 12-35% de los implantes dentales.
¿Cuáles son las causas de la periimplantitis?
Los principales factores que pueden causar periimplantitis son:
- Ineficaz higiene oral, que se da lugar a un acumulo de placa bacteriana e inflamación de los tejidos que se encuentran alrededor de los implantes.
- El tabaco actúa como factor irritante gingival.
- Tipo de implantes dentales.
- Enfermedades sistémicas.

¿Cómo sé que tengo periimplantitis?
Cuando una persona con implantes dentales presenta periimplantitis, podemos observar:
- Acumulo de placa bacteriana y sarro alrededor del implante dental.
- Enrojecimiento y sangrado o supuración de las encías.
- Persistencia de dolor y malestar en la zona donde tenemos los implantes.
- Dolor al masticar.
- Movilidad del implante dental.

Si tenemos implantes dentales y nos encontramos con algunos de estos signos o síntomas debemos acudir inmediatamente a nuestro odontólogo.
Cuando somos portadores de implantes dentales debemos acudir como mínimo una vez al año para que nuestro odontólogo de confianza nos haga una exploración y una higiene de los implantes dentales.
El diagnóstico precoz de la periimplantitis es fundamental para tratar la enfermedad en una fase patológica precoz.
¿En qué consiste las exploraciones de los implantes dentales en Clínica Dental Galindo?
Es recomendable realizar una revisión anual de los implantes dentales. Esta revisión consiste en:
- Examen y exploración clínica.
- Desmontar la prótesis, siempre que sea desmontable con facilidad, para cerciorarse del estado de salud de los tejidos que rodean a los implantes.
- Comprobación de la higiene de las zonas alrededor de los implantes.
- Verificar la presencia de sarro en las conexiones de los implantes.
- Inspección y palpación de los tejidos periimplantarios y detectar la presencia de inflamación, sangrado o supuración.
- Sondaje de los implantes y verificar la presencia de sangrado o no de los tejidos periimplantarios.
- Examen radiológico para evaluar si existe pérdida de tejido óseo alrededor de los implantes.
¿Cómo se trata la periimplantitis?
El tratamiento de la periimplantitis se realiza en tres niveles fundamentales:
- Tratamiento de la infección.
- Tratamiento de la pérdida de tejido óseo.
- Tratamiento oclusal.
Los principales objetivos que debe abordar el tratamiento de la periimplantitis son:
- Eliminación de la placa bacteriana de la bolsa periimplantaria.
- Decontaminación y acondicionamiento de la superficie del implante dental.
- Eliminar y/o reducir las zonas de difícil higiene oral.
- Establecer un control de placa bacteriana eficaz.
- Regenerar el hueso periimplantario que se haya podido perder durante la enfermedad.

¿Quieres comprobar cómo financiar es muy fácil?
Contacta con nosotros sin ningún compromiso

